Ozempic: come si assume ed effetti collaterali
Ozempic, farmaco per il diabete di tipo 2, è sempre più usato per dimagrire. Tuttavia, il suo impiego off-label solleva controversie per possibili effetti collaterali e rischi sulla salute.

Punti chiave
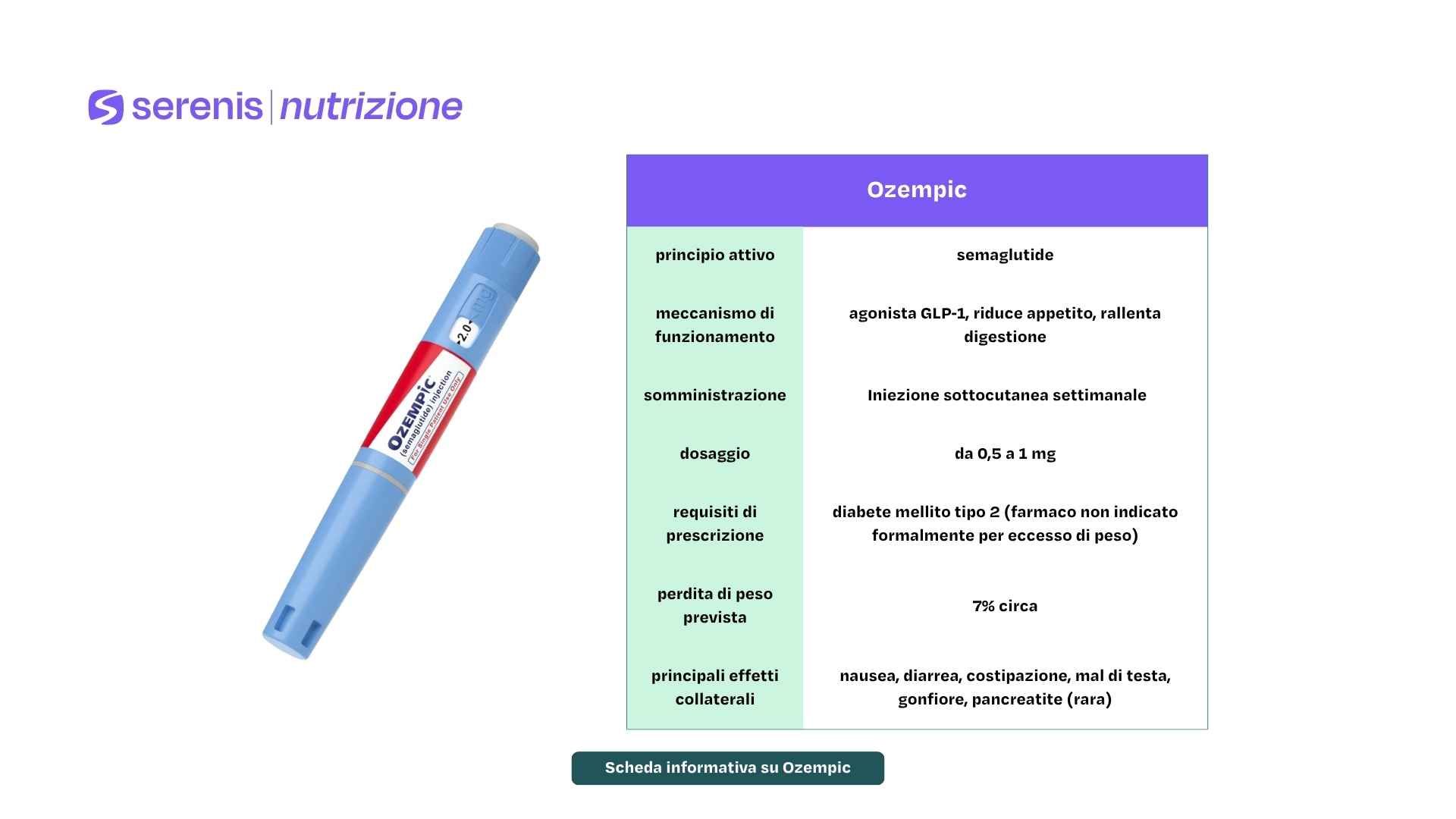
- Cos'è l’Ozempic: l'Ozempic è un farmaco a base di semaglutide, utilizzato principalmente per il trattamento del diabete di tipo 2. Agisce regolando la glicemia e riducendo l’appetito, grazie all’azione sul recettore GLP-1. Negli ultimi anni è diventato noto anche perché, come effetto secondario, può favorire la perdita di peso, motivo per cui viene talvolta prescritto (off-label) a persone con obesità. Si somministra tramite iniezione sottocutanea una volta alla settimana.
- A cosa serve: oltre a controllare la glicemia nei pazienti diabetici, Ozempic è usato anche per favorire la perdita di peso. Riduce il senso di fame e rallenta la digestione, portando a un’assunzione minore di calorie. Il farmaco può aiutare a perdere fino al 15-20% del peso corporeo.
- Controindicazioni: ozempic non è adatto a tutti e richiede supervisione medica. È sconsigliato in caso di tumori tiroidei, allergie al principio attivo, gravidanza o allattamento. Va evitato anche nei pazienti con diabete di tipo 1 o con patologie gravi pregresse.
Che cos’è l’Ozempic?
Ozempic (semaglutide) è un farmaco indicato per il trattamento del diabete mellito di tipo 2 negli adulti, in associazione a dieta ed esercizio fisico.
Il principio attivo è semaglutide, un agonista del recettore del GLP-1 (glucagon-like peptide-1), che riproduce e potenzia l’azione dell’incretina fisiologica GLP-1. L’ormone GLP-1 favorisce la secrezione insulinica glucosio-dipendente e inibisce la secrezione di glucagone, rallenta lo svuotamento gastrico e riduce l’appetito.
Semaglutide agisce attivando i recettori del GLP-1 principalmente nel pancreas, sistema nervoso centrale e tratto gastrointestinale; ciò comporta riduzione dell’appetito, aumento della sazietà e rallentamento dello svuotamento gastrico
In soggetti con sovrappeso o obesità, gli agonisti del GLP-1 come semaglutide hanno mostrato una perdita di peso media superiore al 10 % e, in studi recenti sull’obesità, fino al –20 %. Questa riduzione è associata a benefici su rischio cardiovascolare e renale.
Il farmaco è stato sviluppato da Novo Nordisk e approvato dalla Food and Drug Administration (FDA) nel 2017 per il trattamento del diabete di tipo 2 negli adulti. La sua approvazione per la gestione del peso (sotto il nome commerciale Wegovy) è avvenuta successivamente nel 2021/2022
La stessa molecola (semaglutide) è quindi commercializzata anche con il nome commerciale Wegovy® nella formulazione settimanale fino a 2,4 mg per la gestione del peso in adulti e adolescenti con obesità o sovrappeso con comorbilità, approvata negli USA nel 2021 e in Europa successivamente
Perché l’Ozempic fa dimagrire?
Ozempic® è una formulazione di semaglutide a dosaggio fino a 1 mg/settimana, autorizzata esclusivamente per il trattamento del diabete mellito di tipo 2. Nonostante ciò, nei pazienti con diabete, il farmaco può indurre una riduzione del peso corporeo, di circa 7%, grazie a una combinazione di meccanismi ormonali e metabolici.
L’azione dimagrante è mediata da:
- Modulazione del centro della sazietà ipotalamico, con conseguente riduzione dell’appetito e dell’assunzione calorica;
- Rallentamento dello svuotamento gastrico, che prolunga il senso di pienezza post-prandiale;
- Miglioramento della sensibilità insulinica e del metabolismo glucidico e lipidico, che favorisce una riorganizzazione del bilancio energetico e una riduzione della massa grassa, soprattutto viscerale.
Tuttavia, è fondamentale sottolineare che Ozempic non è indicato per la gestione del peso in soggetti senza diabete. La formulazione specificamente approvata per il trattamento dell’obesità o del sovrappeso con comorbidità è Wegovy®, contenente semaglutide a dosaggio fino a 2,4 mg/settimana.
Come evidenziato anche dal dott. Scott Kahan, direttore del National Center for Weight and Wellness (Washington D.C.), l’azione della semaglutide sul sistema nervoso centrale e sul tratto gastrointestinale ne fa uno strumento efficace nella gestione del peso in contesti clinici appropriati e sempre sotto supervisione specialistica.
Posologia dell’Ozempic
La posologia dell’Ozempic può variare molto in base alla motivazione per cui viene prescritto dal medico, quindi diabete oppure problemi legati al peso.
Per il diabete di tipo 2 (Ozempic):
- Inizio con 0,25 mg una volta alla settimana per 4 settimane (dose di avvio).
- Aumento a 0,5 mg/sett. per almeno 4 settimane; se necessario, il medico può incrementare a 1 mg/sett.
- Dose iniziale di 0,25 mg alla settimana per 4 settimane.
- Aumento graduale ogni 4 settimane: 0,25 mg → 0,5 mg → 1 mg → 1,7 mg.
- Dose di mantenimento può essere di 1,7 mg o 2,4 mg/sett.
Il farmaco si somministra con iniezione sottocutanea (coscia, addome o parte posteriore del braccio), una volta a settimana. Tale procedura può essere eseguita in modo facile e veloce dallo stesso paziente, naturalmente dopo aver ricevuto tutte le corrette informazioni sulla somministrazione da parte di un medico di fiducia.
Con Serenis Nutrizione potrai iniziare un percorso online per la gestione del peso con un’equipe di medici e nutrizionisti esperti nel trattamento di obesità, sovrappeso e dimagrimento. Dopo aver compilato il questionario e prenotato il primo colloquio gratuito, potrai iniziare sottoscrivendo un abbonamento al costo di 119 euro ogni 4 settimane.
L’approccio integrato con nutrizionista e medico (dietologo o endocrinologo) potrà essere utilizzato solo a determinate condizioni. Il nutrizionista con cui parlerai nel colloquio di orientamento gratuito risponderà a tutti i tuoi dubbi.
Scopri il percorso con un'equipe di medici e nutrizionisti specializzati in obesità, sovrappeso e dimagrimento.
Perché l'ozempic è cosi famoso?
La FDA (Food and Drug Administration) ha approvato Ozempic nel 2017 per il diabete. Nel 2022 ha autorizzato una versione a dose più alta, chiamata Wegovy, per il trattamento dell’obesità in persone con un Indice di Massa Corporea (IMC) superiore a 30. Da quel momento, e da quando diverse celebrità hanno affermato di assumerlo per perdere peso, il farmaco Ozempic ha guadagnato parecchia attenzione.

Effetti collaterali dell’Ozempic
Gli effetti collaterali più frequenti della semaglutide (Ozempic) sono nausea, diarrea, vomito. Dolore addominale, stitichezza, cefalea e stanchezza.
Questi sintomi si manifestano in genere nelle prime settimane di trattamento e tendono a diminuire nel tempo. In alcuni casi, possono provocare disidratazione. È dunque consigliabile aumentare l’assunzione di liquidi.
Altri effetti collaterali comuni includono:
- difficoltà digestive con dolore o fastidio allo stomaco (dispepsia)
- Gonfiore addominale e tensione;
- Reflusso gastroesofageo e gastrite;
- Eruttazioni frequenti;
- Flatulenza;
- Vertigini e capogiri; ipotensione
- Perdita di capelli
- Capogiro
- Altrazioni del gusto e della sensibilità
- Aumento della frequenza cardiaca e ipotensione
In pazienti con diabete mellito, l’associazione della semaglutide con insulina o altri antidiabetici può aumentare il rischio di ipoglicemia. In questo caso i sintomi che possono presentarsi sono:
- Sudorazione intensa;
- Senso intenso e improvviso di fame;
- Tremori;
- Senso di confusione;
- Debolezza e/o spossatezza improvvise.
Nei pazienti con diabete mellito la semaglutide può favorire insorgenza e progressione di retinopatia diabetica.
Possono inoltre comparire delle reazioni cutanee nel punto di iniezione, come rossore, gonfiore o prurito.
Effetti più rari, ma gravi e che richiedono immediata attenzione medica comprendono:
- Pancreatite acuta e colecistite, con dolore persistente e intenso nell’area dello stomaco e della schiena;
- Reazioni allergiche, con gonfiore del volto e/o delle labbra e della lingua e difficoltà respiratorie. In questi casi è necessario contattare subito i soccorsi.
Chi assume la semaglutide deve essere seguito dal medico per monitorare eventuali sintomi e valutare eventuali aggiustamenti terapeutici.
Per chi è indicato l’Ozempic?
Il farmaco è indicato per chi ha un diabete di tipo 2, che fatica a controllare in modo efficace la glicemia con terapie mediche differenti. Viene inoltre considerato indicato per chi diabetici con sovrappeso o obesità e elevato rischio cardiovascolare.
Per iniziare a utilizzare un farmaco di questo tipo si rende necessario confrontarsi con il proprio medico e seguire con precisione le indicazioni che quest’ultimo fornisce in merito al dosaggio.
Scopri il percorso con un'equipe di medici e nutrizionisti specializzati in obesità, sovrappeso e dimagrimento.
Per chi non è indicato l’Ozempic?
Ozempic non può essere utilizzato in caso di allergia al principio attivo, oppure a uno qualsiasi degli eccipienti del medicinale. È controindicato anche durante la gravidanza e l’allattamento e prima dei 19 anni. Particolare cautela deve essere usata
- Nei pazienti con patologie gastro intestinali severe
- Nei soggetti con episodi pregressi di pancreatite;
- Nei pazienti con Retinopatia diabetica
- Nei pazienti con Insufficienza renale grave
- Nei pazienti con Malattie epatiche gravi.
- Nei pazienti con insufficienza cardiaca grave (NYHA IV)
- Diabete mellito di tipo 1.
Ozempic e psicoterapia
L’utilizzo di Ozempic per la perdita di peso, specialmente in persone non affette da diabete, porta con sé anche implicazioni psicologiche. Chi cerca una soluzione rapida per dimagrire potrebbe avere un rapporto difficile con il proprio corpo, con il cibo o con l’autostima e di conseguenza l'uso di Ozempic potrebbe solo essere dannoso. Per questo motivo, affiancare una psicoterapia all’uso del farmaco può essere utile per diversi motivi:
- Lavorare sulla motivazione reale: dopo aver escluso la necessità medica reale per l'utilizzo dell'Ozempic, la psicoterapia aiuta a comprendere se la necessità nasce da pressioni esterne legate all’immagine corporea.
- Gestire il cambiamento fisico ed emotivo: la perdita di peso rapida può generare aspettative irrealistiche o disagi emotivi.
- Affrontare eventuali disturbi alimentari: chi ha un rapporto problematico con il cibo può usare il farmaco come soluzione immediata, senza affrontare le cause profonde. La psicoterapia consente di lavorare su questi comportamenti in modo duraturo.
Se ti sono rimasti dei dubbi su questo farmaco, puoi leggere il libretto illustrativo di Ozempic.
Una cosa importante
Le informazioni che trovi in questo articolo hanno uno scopo divulgativo, e non sostituiscono il parere di un medico. Ogni persona reagisce in modo diverso ai farmaci, e questo vale anche per gli eventuali effetti collaterali.
Per capire cosa è meglio per te, parla con un medico e leggi bene il foglietto illustrativo.
L’approccio migliore prevede un percorso integrato, dove l’aspetto medico e quello psicologico vanno di pari passo. Dimagrire è un processo che coinvolge anche la mente, non solo il corpo.
Se desideri parlare con un nutrizionista online, puoi farlo con Serenis Nutrizione: siamo un centro medico online. Dopo aver completato il questionario, potrai svolgere un primo colloquio gratuito di 15 minuti con un biologo nutrizionista per affrontare tutte le tue domande con un professionista.
Farmaci per dimagrire: un confronto per classi
La terapia farmacologica dell’obesità ha compiuto negli ultimi anni un salto qualitativo notevole. Dai farmaci ad azione centrale e dagli inibitori dell’assorbimento si è passati a molecole che agiscono su meccanismi ormonali profondi, modulando appetito e metabolismo.
Nonostante l’efficacia crescente, nessun farmaco può sostituire la terapia comportamentale e nutrizionale, che rimane la base di ogni percorso di riduzione ponderale.
L’approccio più corretto consiste nel selezionare il principio attivo in base al profilo metabolico, alle comorbidità e alla sostenibilità del trattamento.
1. Agonisti incretinici (GLP-1 e GIP)
Principi attivi: Liraglutide, Semaglutide, Tirzepatide
Meccanismo d’azione:
Mimano l’azione degli ormoni intestinali GLP-1 (e nel caso di tirzepatide anche GIP), che regolano la secrezione insulinica, lo svuotamento gastrico e il senso di sazietà. Riducendo l’appetito e migliorando il controllo glicemico, favoriscono la perdita di peso in modo fisiologico.
Efficacia comparativa:
- Liraglutide (Saxenda®): perdita media 6–8% del peso corporeo.
- Semaglutide (Wegovy®): perdita media 12–15% (trial STEP).
- Tirzepatide (Mounjaro®/Zepbound®): fino al 26% (SURMOUNT-1 e SURMOUNT-5).
Effetti collaterali: nausea, vomito, diarrea, stipsi, raramente pancreatite o colelitiasi.
Controindicazioni (EMA/AIFA) con qualche distinzione a seconda della molecola:
- Gravidanza e allattamento
- Ipersensibilità a principio attivo o eccipienti
- Pancreatite acuta o pregressa
- Grave insufficienza epatica o renale
- Malattie gastrointestinali gravi (es. IBD, gastroparesi)
- Età <12 anni
Nota FDA: carcinoma midollare tiroideo e MEN2 citati come boxed warning negli USA, non presenti come controindicazioni nelle schede tecniche europee.
Punti di forza: efficacia elevata, miglioramento del profilo metabolico e cardiovascolare.
Criticità: costo elevato, terapia di lunga durata, somministrazione iniettabile.
Ruolo clinico: prima scelta nei pazienti con obesità associata a diabete, insulino-resistenza o sindrome metabolica.
2. Farmaci antiassorbitivi
Principio attivo: Orlistat (Xenical®, Alli®, Beacita®)
Meccanismo d’azione:
Inibisce le lipasi gastrointestinali riducendo l’assorbimento di circa il 30% dei grassi alimentari.
Efficacia: perdita media 3–5% del peso corporeo, spesso utile nel mantenimento.
Effetti collaterali: steatorrea, urgenza fecale, flatulenza, deficit di vitamine liposolubili (A, D, E, K).
Controindicazioni: sindromi da malassorbimento cronico, colestasi, gravidanza, allattamento.
Punti di forza: profilo di sicurezza cardiovascolare eccellente, azione locale non sistemica.
Limiti: scarsa aderenza per disturbi gastrointestinali; efficacia dipendente da dieta ipolipidica.
Ruolo clinico: opzione “low-risk” o di mantenimento nei pazienti che non tollerano altre classi.
3. Farmaci ad effetto centrale (azione sul SNC)
Principi attivi: Bupropione/Naltrexone (Mysimba®), Fentermina/Topiramato (Qsymia® – non approvato in UE)
Meccanismo d’azione:
Agiscono sui circuiti ipotalamici e dopaminergici della fame e della ricompensa.
- Bupropione/Naltrexone: potenzia la dopamina e la noradrenalina riducendo il craving alimentare.
- Fentermina/Topiramato: combina effetto anoressizzante e modulazione GABAergica (solo USA).
Efficacia: perdita media 5–10% del peso corporeo.
Effetti collaterali: insonnia, ansia, nausea, cefalea, aumento della pressione arteriosa, parestesie.
Controindicazioni:
- Ipertensione arteriosa non controllata
- Epilessia o storia di convulsioni
- Disturbi psichiatrici maggiori
- Gravidanza e allattamento
- Uso concomitante di oppioidi o sospensione recente di alcol/benzodiazepine
Nota regolatoria:
- Mysimba® è approvato in Europa e in Italia.
- Fentermina/Topiramato non è autorizzato in UE.
Ruolo clinico: utile in soggetti con alimentazione compulsiva e craving, previa valutazione psichiatrica e cardiovascolare accurata.
Tabella comparativa per classi farmacologiche
| Classe | Principi attivi (nome commerciale) | Meccanismo d’azione | Perdita media peso | Via di somministrazione | Controindicazioni principali (EMA/AIFA) | Status regolatorio (UE) | Note cliniche |
|---|---|---|---|---|---|---|---|
| Agonisti incretinici (GLP-1/GIP) | Liraglutide (Saxenda®), Semaglutide (Wegovy®), Tirzepatide (Mounjaro®/Zepbound®) | Stimolano recettori incretinici → ↑ sazietà, ↓ appetito, ↑ secrezione insulinica | 8–26% | Iniezione SC (giornaliera o settimanale) | Gravidanza, allattamento, pancreatite, insufficienza epatica/renale grave, patologie GI gravi, età <12 aa | Approvati EMA/AIFA | Classe più efficace; monitoraggio per GI e pancreas |
| Antiassorbitivi | Orlistat (Xenical®, Alli®, Beacita®) | Inibizione lipasi → ↓ assorbimento grassi | 3–5% | Orale (TID con pasti) | Malassorbimento, colestasi, gravidanza, allattamento | Approvato EMA/AIFA | Sicuro, economico, disturbi GI frequenti |
| Centrali (SNC) | Bupropione/Naltrexone (Mysimba®), Fentermina/Topiramato (Qsymia®) | Modulano dopamina, noradrenalina, GABA → ↓ craving e appetito | 5–10% | Orale | Ipertensione non controllata, epilessia, disturbi psichiatrici, gravidanza, uso di oppioidi | Mysimba® approvato EMA/AIFA; Qsymia® solo USA | Efficace nei pazienti con fame compulsiva; richiede valutazione CV e psichiatrica |
Fonti:
- Wilding JPH, Batterham RL, Calanna S, et al. Long-Term Efficacy and Safety of Once-Weekly Semaglutide for Weight Management in Adults with Overweight or Obesity without Diabetes: 208-Week Data. Nat Med. 2024; doi:10.1038/s41591-024-02996-7. Nature
- Davies MJ, Aronne L, Caterson I, et al. Efficacy and Safety of Semaglutide 2.4 mg for Weight Loss: A Systematic Review and Meta-Analysis. Diabetes Obes Metab. 2023;25(4):1234-1245. (in press/early 2024) dom-pubs.onlinelibrary.wiley.com
- Yabe D, Iwasaki M, Yamada Y, et al. The expanding role of GLP-1 receptor agonists: a narrative review of pharmacology and perioperative considerations. Endocr Edge. 2024;13:1-11. PMC
- Karagiannis T, Avgerinos I, Tziomalos K. Semaglutide Versus Other GLP-1 Receptor Agonists for Weight Loss in Patients with Type 2 Diabetes: A Meta-Analysis. Diab Ther. 2024;15(5):2179-2194. PubMed
- Vehicle Study Group. Real-World Use of Semaglutide for Weight Management: Outcomes and Safety. Diabetes Care. 2024;47(8):1720-1729. Diabetes Journals
- ACC Latest in Cardiology. New Science Suggests Semaglutide Improves Cardiovascular Outcomes in Heart Failure. J Am Coll Cardiol. 2024;84(9):1085-1094. American College of Cardiology
- FDA. Semaglutide Patient Safety Updates. Novi MEDLINK. 2024. Accessed 2025. novoMEDLINK
- StatPearls. Semaglutide. NCBI Bookshelf. 2024. NCBI
- Frontiers in Endocrinology. Semaglutide for weight loss: unanswered questions. 2024;15:1382814. Frontiers
- FDA. FDA approves Ozempic as the only GLP-1 RA to reduce kidney disease worsening and cardiovascular death. 202